先日ご来院戴いた方、腰・足の痛み、痺れに悩まされ、病院を受診。
脊柱管狭窄症と診断され、手術。全く改善しないどころか、よけいに・・・
再度同病院を受診。もう一度手術すれば、治る確率95%・・・
困り果てて、当院へ。
突っ込みどころ満載の内容。
ヘタな解説するより、有名どころの
石川県小松市の加茂整形外科医院、院長加茂淳先生のブログ
から217年12月4日非常識な脊椎外科医を転載させて戴きます。
医者が行っている医療行為すべてが科学的と思い込んではいけませんよ。
椎間板ヘルニア、脊柱管狭窄症、椎間孔狭窄症、神経根症などが痛みやしびれの原因になることは決してありません。
神経線維は通常、その末端にある受容器から信号を伝えるものであって、その途中が興奮を起こしたりするようなことはありません。
痛みは脳の認知と反応ですから、どんな方法でも治る可能性があります。
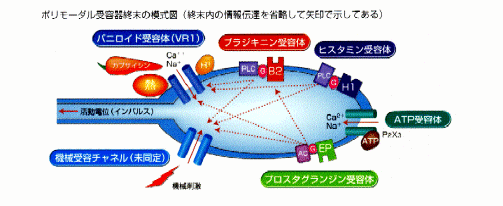
ポリモーダル受容器で電気信号化され、脳へと進む。

もうひとつ、同じく加茂先生のブログ 心療整形外科から
(211年6月16日)
~~~~~~~~~~~~~悲しき整形外科医~~~~~~~~~~~~~~
整形外科医の本職は骨折などの外傷の修復です。
これだけは他科の医師には譲れないところです。
これだけでは仕事がないので痛み疾患に手をだしてしまいました。
はっきり言って、痛みに関してはド素人なんです。
あるいはそれ以下かもしれません。
なにも教育されていないのです。
いや、間違った教育を受けているのです。
私のところに、毎日のように電話での問い合わせがあります。
「脊柱管狭窄症と言われているのですが、整形外科に通っているのですが一向によくなりません。内科の主治医は、整形はだめだから麻酔科に行けといいます。」
という電話がありました。以前にもありました。他科の医師からバカにされているのです。
患者さんや代替治療家の中にも「整形は治らない」と言い放つ人もいます。
私が代替治療家なら大病院の門前で開業しましょうか。
大病院では検査はしますが治るわけではないのですから。
整形外科では患者に引導を渡すような診断をします。
「軟骨が減っているから痛いんだ。」
「脊柱管がせまくなって神経を押さえているから痛いんだ。」
これでは身も蓋もありません。そんならどうすればいいのだ。
「手術したら治るのか」→「まだ手術するほどではない」
「手術をしてもよくならない」→「長い間圧迫を受けていたから」
どうせ電気あてて湿布とお薬。
カルテに書く病名も保険診療用の病名で本態を表すものではありません。
な~んちゃって病名の羅列です。
炎症でもないのに「肩関節周囲炎」「上腕骨外上顆炎」「アキレス腱周囲炎」
どこかが痛ければ、「坐骨神経痛」「変形性膝関節症」「変形性脊椎症」「脊柱管狭窄症」「椎間板ヘルニア」「すべり症」
新薬がでればその適応症に合わせた病名を書く。
病名を記載するだけで疲れます。
保険点数も間違った疾患概念の枠組みの中で設定されているのです。
その間違った枠組みにうまく合わせるように工夫しなければなりません。
私のところの患者さん、1回の受診で、肩痛、腰痛、膝痛、耳鳴り、手のしびれなんて訴える人なんてざらにいます。
適当な保険病名をつけて、こなしていくほかありません。
ほんのわずかな収入のために。
おまけに、労災や交通事故といった保障問題も絡んでいることがしばしばあるのです。
この分野も例のごとく間違った概念が幅を利かせています。
疼痛を訴えている患者の問い合わせに「神経学的検査」「画像診断」「経年性変化」を聞いてくるのです。
そんなこと聞いてなにするんや(笑)。
神経学的検査は神経麻痺がある時の検査です。
麻痺があるのなら麻痺があるといいますがな。
画像診断でなにが分かるのでしょうか。
歳をとっていたら痛いんか?
「事故だけど自分の保険で診てくれ」「注射はいやだ。」「いつになったら治るのだ。」・・・「はいはい」
それから・・・
せっかく苦労して習得した痛み疾患の脊椎外科手術も否定される運命にあるのですから。
踏んだり蹴ったりです。
悲しき整形外科医の愚痴を書きましたが、もっと悲しいのは痛みの難民となった患者さんです。
厚労省は本腰を入れて、整形外科医にも患者さんにもハッピーになるような枠組みを作る必要があります。
まずは病名の整理から。
痛みなのか麻痺なのか。
急性なのか慢性なのか。
皆さんは不思議に思うことでしょう。私がいつもこのブログで暴露している整形外科的、あるいは脊椎外科的診断のまずさをどうして他の整形外科医が言わないのか。

